Нередко на фоне остеохондроза образовывается такая патология, как люмбалгия с корешковым синдромом. Связано это с дегенеративно-дистрофическими изменениями в структуре позвонка, хрящей и межпозвоночных дисков, что является причиной ущемления нервных корешков и провоцирует болевые ощущения в поясничном отделе позвоночника.
Причины возникновения
Люмбалгия — синдром, который развивается при структурных нарушениях элементов костно-мышечной системы и сопровождается спазмами и скованностью мышечных волокон. Существует множество причин, которые провоцируют развитие патологии вследствие дегенеративных изменений, вызванных остеохондрозом поясничного отдела позвоночника. Исходя из частоты болевых приступов и продолжительности основной болезни, определяется первопричина развития синдрома.
Существует две основных формы патологии: невертебральная и вертебральная люмбалгия. Первая возникает вследствие сопутствующих болезней поясницы, но вне позвоночника. В то время как причиной вертебральной формы, считаются поражения позвоночного столба.
Острая люмбалгия
Характеризуется резким приступом болевых ощущений, которые стремительно набирают интенсивность и в короткие сроки достигают своего пика. Развитие такого состояние наблюдается нечасто, так как позвоночник способен на протяжении длительного времени блокировать действие раздражителя. К острым причинам возникновения патологического состояния относятся:
- протрузии и грыжи в пояснично-крестцовой области позвоночника,
- развитие блокад внутри структуры позвоночных дисков,
- травмирование связок, которые участвуют в функциональности поясничного отдела.
Хроническая форма синдрома
Патология развивается постепенно и имеет вялотекущий характер с умеренной симптоматикой. Под действием негативных факторов и сопутствующих патологий, в том числе и остеохондроза, клиническая картина становится ярко выраженной, а болевой синдром интенсивным. Разрушительные изменения приводят к истощению межпозвоночных дисков, что становится причиной ущемления нервных окончаний. Вследствие дегенеративного воздействия на нервные волокна, ухудшается отток венозной крови, что провоцирует отечность. На фоне патологии происходят аутоиммунные изменения, которые приводят к развитию воспалительной реакции и прогрессированию болей в пояснице.
Существует ряд патологий, что становятся причиной развития хронической формы патологии:
- дегенеративные и дистрофические процессы в суставных сочленениях,
- врожденные аномалии структуры позвоночника,
- новообразования в области поясницы,
- нарушение подвижности в отдельных сегментных частях позвоночника.
Факторы риска

Запущенная форма остеохондроза в любой момент может привести к люмбалгии, которая проявляется сильными болями, нарушением подвижности и отечность в поясничной области. А также существуют факторы риска, которые провоцируют возникновение негативной клинической картины:
- длительное пребывание в вынужденной позе,
- большие нагрузки на позвоночник,
- продолжительные интенсивные движения,
- врожденные аномалии стоп,
- переохлаждение,
- травмы опорно-двигательного аппарата,
- гиподинамия,
- ожирение,
- естественные возрастные изменения.
Диагностика
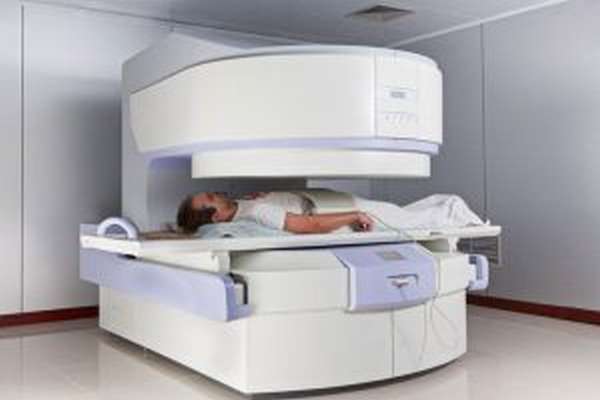
Для того чтобы диагностировать люмбалгию, врач собирает анамнез жалоб и сопутствующих болезней. Далее проводится внешний осмотр пораженной области с определением выраженности болей и спазма мышц. Широко применяются инструментальные методы диагностики. Рентгенография способна определить деформационные изменения в позвоночном столбе, а также выраженность спинномозгового канала. Такие исследования, как МРТ и КТ устанавливают малейшие структурные нарушения в позвоночнике, близко лежащих мягких тканях, кровеносных сосудах и нервных окончаниях.
Основное лечение люмбалгии и остеохондроза
При люмбаго с ярко выраженной симптоматикой больной придерживается постельного режима. Дальнейшее лечение направлено на устранение негативного воздействия основного недуга, в особенности остеохондроза, при помощи консервативных методов. С целью купировать болевой синдром назначаются нестероидные противовоспалительные средства и анальгетики. Чтобы снизить спазм мышц применяются миорелаксанты. Для нормализации оттока крови и насыщения клеток используются препараты, ускоряющие кровоток. Мочегонные средства применяются при выраженных застойных явлениях и отечности. Особое внимание уделяется витаминно-минеральному насыщению костно-хрящевой ткани. Используются комплексы с высоким содержанием кальция, а также биологически активные добавки.
Оперативное вмешательство проводится в случае серьезных нарушений кровообращения, отмирания нервных клеток и онкологических образованиях.
Другие методы лечения
Для устранения синдрома и нормализации функциональности опорно-двигательного аппарата рекомендуется уделить внимание питанию. При остеохондрозе и сопутствующих патологиях в рацион вводятся продукты, содержащие легкоусвояемые белки и углеводы, минимизируется прием животных жиров. С лечебной целью применяются все средства физической реабилитации, такие как ЛФК, массаж и физиотерапия.
Физические упражнения способствуют укреплению мышечных волокон и связок, улучшению гибкости позвоночника и нормализации местной циркуляции крови. Массаж направлен на устранение спазмов, улучшение трофики и лимфатического оттока, снижение болей и ускорение регенеративных способностей клеток. Физиотерапевтические процедуры купируют болевой синдром, снимают отечность и улучшают питание клеток. Используют медикаментозный электрофорез, магнитотерапию, ультразвук и иглорефлексотерапию.

