Вызвать лигаментит стопы или другого участка тела может постоянное микротравмирование этой области или воспалительные заболевания соседних тканей. При этом у пациента появляется значительная боль и ограниченность движений. Избавиться от лигаментита можно только после того, как была устранена причина патологии.
Причины лигаментита
Спровоцировать развитие проблемы может воздействие на организм человека таких факторов:
- травмы в анамнезе,
- очаги хронической инфекции в организме,
- артриты,
- остеопороз,
- мышечные дистрофии,
- трудовая деятельность, связанная с постоянной нагрузкой одной группы мышц,
- занятие спортом,
- нарушение питания,
- аутоагрессия,
- гормональный дисбаланс,
- нарушения трофики.
Чаще развивается воспаление связок нижних конечностей, что связано со значительной нагрузкой на них.
Причиной хронических лигаментитов является длительное отсутствие лечения проблемы. У профессиональных спортсменов, занимающихся бегом, часто развивается воспаление малоберцовой связки, которая находится в области голеностопного сустава. Это связано с постоянной усиленной нагрузкой этой области. Такая же проблема наблюдается у людей, что страдают избыточным весом. При этом вся нагрузка массивного тела воздействует в область голеностопа.
Виды проблемы
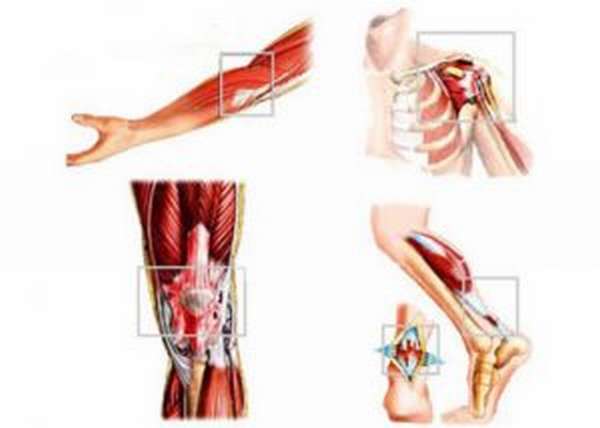
В зависимости от места локализации выделяют такие основные виды лигаментита:
- воспаление ладонной связки,
- поражение связочного аппарата плечевого сустава,
- патология собственной связки надколенника,
- лигаментит позвоночника,
- проблемы коллатеральной связки стопы,,
- воспаление медиальной связки лучезапястного сустава.
Симптомы лигаментита
При появлении патологии пациенты жалуются на наличие таких ее признаков:
- болевые ощущения в области лигаментоза,
- ограничение подвижности пораженной части конечности или позвоночника,
- чувство онемения парестезии кожи в области лигаментита,
- отечность и покраснение патологического очага,
- возникновение щелканья во время движения в пораженном суставе.
У детей возникновение лигаментита вызвано усиленным ростом и поэтому он может через некоторое время проходить самостоятельно. У взрослых без соответствующего лечения патология быстро приобретает признаки хронизации процесса. При хроническом лигаментите боль появляется только периодически, чаще после значительной физической нагрузки. Ее симптомы имеют менее выраженный и распространенный характер.
Как диагностируют?

Выявить лигаментит может врач-травматолог при внешнем осмотре больного и расспросе о симптомах и возможных причинах заболевания. Для определения непосредственно воспаленной связки используют ультразвуковую диагностику, а для большей четкости магнитно-резонансную и компьютерную томографию. Если существует вероятность, что развился посттравматический лигаментит, то пациенту проводится рентгенографическое исследование. Оно помогает исключить возможные переломы костей. Для определения сопутствующей патологии необходимо сдать общий анализ крови и мочи.
Лечение при лигаментите
Подход к терапии лигаментита должен быть комплексным и включать устранение возможной причины воспаления связки и воздействие на механизмы ее развития. Для начала необходимо устранить боль и воспалительные проявления. Для этого применяются анальгетики в виде блокады «Новокаином» или «Лидокаином» места наибольшей боли. В последующем больному рекомендуется внутримышечное введение нестероидных противовоспалительных препаратов «Диклофенака» и «Ибупрофена». Такой способ можно сочетать с местным использованием мазей.
Также показано применение миорелаксантов, которые уменьшают спазматическое компенсаторное напряжение окружающих сустав мышц. При неэффективности проводимого лечения или значительной выраженности воспалительных проявлений проводится оперативное вмешательство. Оно заключается в удалении воспаленной связки со вшиванием поврежденных тканей. Однако существенным недостатком процедуры является частичная потеря функциональной активности конечности после операции.

Для восстановления движений в конечности и возвращения связке способности выполнять свои функции больному рекомендуется физиотерапевтическое лечение, включающее в себя такие процедуры:
- лечебные ванны с эфирными маслами,
- парафиновые обертывания,
- грязелечение,
- иглоукалывание,
- магнитотерапия,
- электрофорез,
- фитотерапия,
- УВЧ-терапия.
Их выполнение показано в условиях санаторно-курортного лечения, так как комплексное воздействие на организм этих процедур способно принести ощутимо больший положительный эффект. Также рекомендовано проведение больному курса лечебного массажа. Делать его должен квалифицированный специалист после знакомства с историей болезни пациента. Прикосновение массажиста не должно вызывать боли или других неприятных ощущений.
Рекомендуется проведение 10—15 сеансов лечебного массажа.
Для укрепления мышечно-связочного корсета больному назначается лечебная гимнастика. Выполнять ее можно как в больнице, так и в домашних условиях. Упражнения подбираются индивидуально для каждого больного и зависят от особенностей патологии. Если развился межостистый лигаментит, то рекомендуется ношение корсета на протяжении длительного промежутка времени. Это поможет частично разгрузить позвоночник и уменьшить болевой синдром.

